Диагностика заболеваний глаз
Некоторые глазные симптомы неспецифичны, так что для выявления их причин необходимы полный анамнез и исследование всех частей глаза и его вспомогательного аппарата. Больного необходимо расспросить о локализации и длительности проявления симптомов, о наличии и характере болей, выделений или красноты, а также о любых изменениях остроты зрения.
Если состояние обследуемого глаза не требует немедленного лечения, то первым шагом в ходе осмотра должна быть оценка остроты зрения. Например, ОСВЕТИТЕЛЬ ТАБЛИЦ ДЛЯ ИССЛЕДОВАНИЯ ОСТРОТЫ ЗРЕНИЯ ОТИЗ-40-01. Последнюю определяют следующим образом. Пациент (через очки, если он их носит) смотрит на специальную таблицу с расстояния около 6 м. Его просят закрыть сначала один, а затем другой глаз и оценивают остроту зрения каждого глаза. В обычных обозначениях Снеллена запись 20/40 указывает, что пациент видит на расстоянии 6 м так же, как человек с нормальным зрением на расстоянии 12 м. Проверка очковых линз (например, Наборы пробных линз TL-35M, пробные оправы TF-3, TF-1) позволяет приближенно оценить степень аметропии (близорукости, дальнозоркости, астигматизма). Одновременно можно определить поля зрения и подвижность глаз. При оценке полей зрения используется конфронтационный метод исследования.
С помощью сфокусированного пучка света при достаточном увеличении (с использованием налобной лупы HEINE) проводят всестороннее обследование глаза. Веки исследуют на наличие повреждений краев и подкожных тканей. Область слезных мешков пальпируют; при этом стараются осторожно выдавить их содержимое через слезные канальцы и слезные точки. Затем выворачивают веки и осматривают их внутреннюю поверхность, а также конъюнктиву сводов, выявляя присутствие инородных тел или признаки воспаления (например, гипертрофию фолликулов, наличие экссудата, гиперемию или отечность) либо другие изменения.
Необходимо тщательно обследовать роговицу. Если боль или светобоязнь мешают больному открыть глаз, то можно применить местную анестезию, введя каплю 0.5% раствора пропаракаина или тетракаина. Для лучшего выявления эрозии или язв роговицы используют флуоресиеин, который наносят с помощью пропитанных им стерильных полосок в индивидуальной упаковке. Полоску смачивают одной каплей стерильного физиологического раствора, и врач прикасается ею к внутренней стороне нижнего века в течение нескольких секунд, когда пациент смотрит вверх. Затем больной закрывает глаз на 5 с, после чего врач осматривает поверхность глаза (при освещении через синий кобальтовый фильтр и достаточном увеличении). Например, можно использовать ОФТАЛЬМОСКОПЫ KaWe. Поврежденные участки роговицы окрашиваются в зеленый цвет.
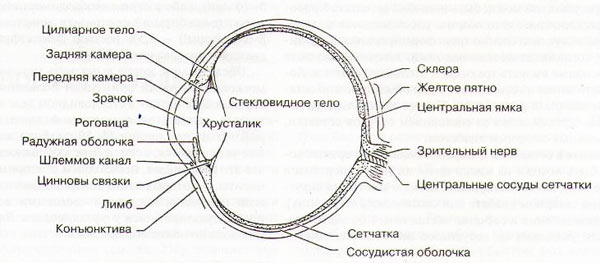
Следует обратить внимание на величину и форму зрачков, их реакцию на свет и изменение при аккомодации. Перед расширением зрачков нужно измерить внутриглазное давление и оценить глубину передней камеры глаза, так как расширение зрачка может спровоцировать острый приступ глаукомы, если передняя камера мелкая.
Офтальмоскопию выполняют после расширения зрачка с помощью капли 0,5% раствора тропикамида или 2,5% раствора фенилэфрина: при необходимости закапывание повторяют через 5-10 мин. Для более продолжительного воздействия или большего расширения лучше применить 0,5% раствор циклопентолата или 10% фенилэфрина. Расширение зрачков нельзя проводить у тех, кто перенес травму головы или у кого подозревается острое заболевание ЦНС. Применять атропин не рекомендуется из-за длительности его действия. Офтальмоскопия позволяет обнаружить нарушения прозрачности роговицы, хрусталика и стекловидного тела, а также повреждения сетчатки и зрительного нерва. Оптическая сила используемой при офтальмоскопии линзы, необходимая для правильной фокусировки изображения на сетчатке, приближенно соответствует величине аномалии рефракции. Наблюдаемые изменения глазного дна могут быть связаны с каким-либо системным заболеванием (сахарным диабетом, гипертензией и др.)
Для точной постановки диагноза могут понадобиться и другие приборы (например, щелевая лампа, авторефкератометр, анализаторы поля зрения периметр, проекторы знаков, тонометр, фороптор и т. д.) Их применение требует специальных навыков. Обследование с помощью щелевой лампы особенно полезно для выявления повреждений роговицы. Хотя многие заболевания глаз могут лечить и врачи иных специальностей, в случае сомнений необходима консультация офтальмолога, особенно когда причина боли или ухудшения зрения неясна либо эти симптомы проявляются длительное время.
Ультразвуковое исследование дает возможность обнаруживать опухоли сетчатки, ее отслойку и кровоизлияния в стекловидное тело даже при помутнениях в хрусталике или роговице Применять ультразвук в офтальмологии начали довольно давно, используя А- и В-методы УЗИ. Ручной сканер типа В обеспечивает упрошенное ультразвуковое обследование глаза и позволяет провести его в обычном офтальмологическом кабинете. Например, серия ультразвуковых офтальмологических сканеров Sonomed E-Z Scan 5500+ портативный цифровой А/Б-скан с А-датчиком, Б-датчиком и видеопринтером.
Обследование глазницы улучшается при использовании более высоких частот (7-10 МГц). УЗИ полезно также для выяснения локализации металлических и неметаллических инородных тел и при определении аксиальной длины глаза перед им плантацией искусственного хрусталика. Наиболее успешным применением ультразвуковой техники при исследовании тканей глаза является дифференциальный диагноз между хориоидальной меланомой и хориоидальным невусом, метастатической карциномой и субретинальным кровоизлиянием. С помощью биологического стандарта для сравнения определена точность метода, которая составила более 90%.

 Нашли товар дешевле, чем у нас? Продадим по цене конкурента!
Нашли товар дешевле, чем у нас? Продадим по цене конкурента!